DERMATOLOGÍA ESTÉTICA EN MEDELLÍN
Luce más joven mientras cuidas de la salud de tu piel con los tratamientos estéticos que la doctora María Isabel Arredondo tiene para ti
Pacientes Felices
Años de Experiencia
Congresos y Seminarios
Procedimientos Realizados
Toxina Botulínica (Botox, Xeomin, Dysport)
Aumento de labios en Medellín
Tratamiento con Radiesse
Rejuvenecimiento Facial en Medellín
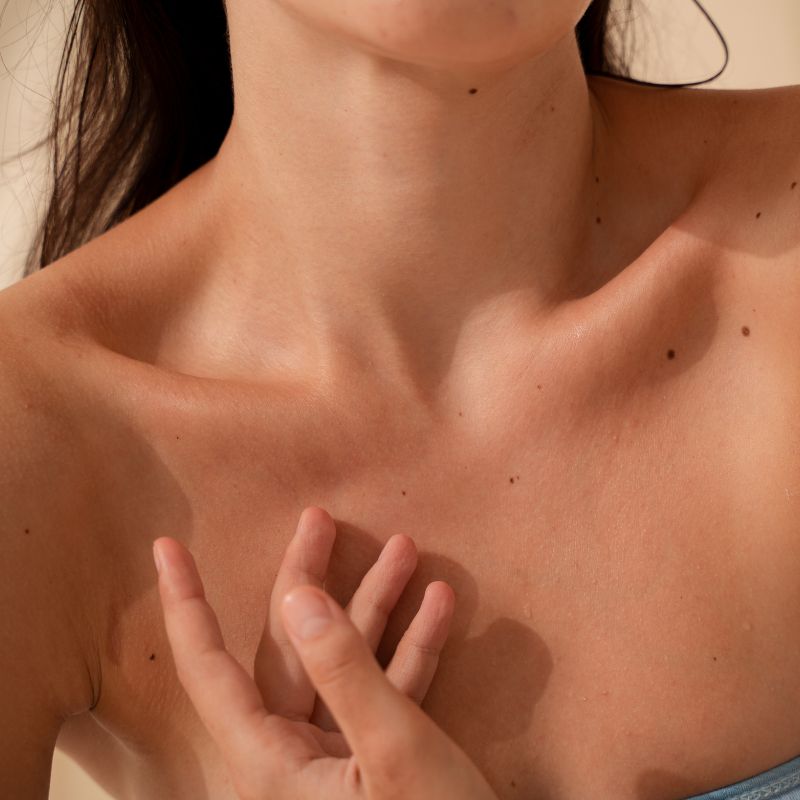
Rejuvenecimiento de cuello y escote
HArmonyCA Rejuvenecimiento facial
Tratamiento de Manchas en la cara
Hidratación de la piel en Medellín
Tratamiento con Enzimas Recombinantes
Manchas en el pecho en Medellín
Calidad de la Piel
Clínica de Piel en Medellín
Tratamientos para mejorar la
calidad de tu piel
En MIA, Clínica de Piel en Medellín, nos enorgullece ofrecer un espacio dedicado al cuidado integral de tu piel. Nuestro compromiso radica en brindar tratamientos dermatológicos de vanguardia para mejorar la calidad de tu piel permitiendo realzar tu belleza natural generando más confianza y comodidad.
MÁS TRATAMIENTOS ESTÉTICOS EN MIA DERMATOLOGÍA
ÁCIDO HIALURÓNICO
El ácido hialurónico es una sustancia propia de la piel que se pierde con el tiempo dando como resultado una disminución de la hidratación. Esta se manifiesta con líneas o pliegues que generan el efecto visual de envejecimiento de la piel.
El ácido hialurónico se usa como un agente de relleno biodegradable, absorbible y muy seguro, con una duración de acción promedio de 6 a 12 meses. Se aplica con fines estéticos para hidratar el tejido de la cara o manos y así devolver o mejorar los volúmenes de áreas como los pómulos, los labios, el mentón o el área temporal. De igual modo se mejoran o rellenan algunos surcos o arrugas como las líneas de marioneta, surcos nasogenianos entre otros.
Con su aplicación se logra un efecto rejuvenecedor inmediato.
¿Qué tipos de ácido hialurónico existen?
Actualmente hay muchas marcas de ácido hialurónico. En MIA Dermatología usamos ácidos hialurónicos aprobados por las agencias que regulan medicamentos en Estados Unidos, en Colombia y en Europa (FDA, INVIMA y EMEA).
Cada marca tiene diferentes referencias que se seleccionan cuidadosamente para cada paciente. Dependiendo de diferentes criterios, evaluados por un médico experto, se escoge la mejor opción y el volumen a inyectar adecuado para evitar sobrecorrecciones. Son estas correcciones incorrectas las que pueden dar una apariencia que no es natural.
¿Cómo es la presentación?
Viene en jeringas precargadas únicas por paciente
¿En qué sitios se usa?
– LABIOS Para hidratar, perfilar, dar volumen o proyectar
– OJERAS Cuando hay pérdidas de volúmenes
– SURCOS NASOGENIANOS O LÍNEAS DE MARIONETA
– MENTÓN
– PÓMULOS Para reestructurar el volumen perdido debido al descenso por reacomodación de la grasa y reabsorción ósea.
La cantidad de jeringas y el tipo dependen de la necesidad de cada paciente
¿Cómo lo usamos?
El tratamiento se hace en nuestro consultorio. Se aplica con punciones en los sitios a tratar con pequeñas y delgadas agujas o con cánulas (pequeños tubos sin punta) dependiendo de la necesidad de cada paciente.
¿En cuánto tiempo verás el cambio?
Podrás ver un efecto inmediatamente después de la aplicación.
¿Cuánto dura el efecto rejuvenecedor?
Tendrás una mejoría durante 6 a 12 meses, dependiendo del área tratada, el tipo de piel, el estilo de vida entre otros.
¿Qué pasa a los 12 meses?
El efecto es totalmente reversible, el ácido hialurónico se va degradando gradualmente y finalmente es absorbido por nuestro propio cuerpo.
¿Cuáles son los riesgos?
Es un procedimiento médico, que debe ser aplicado por profesionales expertos para disminuir los riesgos:
– Eritema o rojez transitoria en el sitio de aplicación
– Hematómas por la ruptura de un vaso, pasará en 10 días posaplicación.
– Debes advertir si tienes herpes simple (Fuegos) porque con la aplicación se puede activar y debes tomar un medicamento para evitarlo.
–Necrosis, es muy poco frecuente y grave, ocurre por la inyección de ácido hialurónico dentro de un vaso (Arteria o vena) y da una zona equimótica oscura con posterior ulceración
– Reacciones alérgicas, son extremadamente raras, ya que es un material con poco componente proteico y muy poco potencial de reacción inmunológica.
CONSEJOS PARA DESPUÉS DE LA APLICACIÓN
– No debes masajear ni tocar tu cara el día después del tratamiento, ni exponerte a calor extremo.
– No debes aplicarte compresas el día de la aplicación.
– El día de la aplicación no debes ir a piscinas, saunas, turcos.
– No debes hacer ejercicio el día después de la aplicación.
– Puedes ver puntos rojos en los sitios de aplicación que son normales y transitorios.
Recuerda que es un medicamento que debe ser aplicado por personal experto.
HILOS TENSORES - HILOS MÁGICOS
Texto Pendiente
PLASMA RICO EN PLAQUETAS (PRP)
¿Qué es?
El Plasma Rico en Plaquetas (PRP) es un producto biológico autólogo, esto significa que se administran plaquetas que se encuentran en la misma sangre del paciente procesadas de una manera especial para obtener los factores de crecimiento necesarios para el tratamiento, sin administrar agentes externos o extraños.
La sangre está compuesta de células sanguíneas y de plasma. El plasma constituye el 55% del fluido sanguíneo y es principalmente agua (92% en volumen) pero además contiene proteínas, glucosa, minerales, hormonas, dióxido de carbono y las células sanguíneas: glóbulos rojos o eritrocitos, glóbulos blancos o leucocitos y plaquetas entre otros.
Las plaquetas son diminutas células que ayudan al cuerpo a formar coágulos para detener el sangrado. Si hay un daño en un vaso sanguíneo se envían señales a las plaquetas, estas llegan rápidamente al sitio del daño y forman un tapón (coágulo) para repararlo.
Además de formar un coágulo, las plaquetas tienen gránulos con diferentes factores de crecimiento como el factor de crecimiento endotelial vascular, factor de crecimiento similar a la insulina, factor de crecimiento epidérmico, factor de crecimiento de fibroblastos, entre otros.
Estos factores de crecimiento ejercen distintos efectos en los tejidos:
- Promover la supervivencia celular.
- Mejorar la angiogénesis (formación de circulación nueva).
- Disminuir la inflamación, por ejemplo, la microinflamación asociada con la pérdida de pelo en condiciones como la alopecia androgenética.
- Promover el crecimiento del cabello y la supervivencia del folículo activando la ruta de la proteína quinasa B,
- Mejorar la densidad de las fibras de colágeno.
- Activar los fibroblastos y mejorar algunos tipos de cicatrices.
Son estos factores los que nos interesan para tratamientos dermatológicos.
¿Cómo se obtiene el Plasma Rico en Plaquetas?
Se sacan uno o varios tubos de sangre del paciente, se recolectan y se centrifugan a velocidades variables hasta que la sangre se separa en 3 capas: plasma pobre en plaquetas, plasma rico en plaquetas (PRP) y glóbulos rojos. Estas capas son separadas y el plasma es enviado bajo estrictas condiciones a nuestro consultorio para ser aplicado.
La toma de la sangre se puede hacer en la comodidad de tu casa siguiendo las instrucciones del laboratorio. Todo el proceso de producción de PRP se debe hacer en un laboratorio especializado y certificado para evitar posibles contaminaciones y para obtener un plasma de excelente calidad. Recuerda que si el plasma no es óptimo el tratamiento no será efectivo.
El proceso produce una concentración de plaquetas de 3 a 5 veces mayor a la del plasma original.
¿En quién se usa?
Lo usamos en pacientes con diferentes tipos de alopecia como la alopecia androgenética o en la alopecia de patrón femenino.
¿Cómo lo usamos?
El día de la aplicación debes estar en ayuno, el laboratorio te visitará en tu casa, una enfermera realiza la extracción de tu sangre y la procesa para obtener un plasma de excelente calidad. Tu PRP llega a nuestro consultorio. Nos aseguramos de que el producto que nos llega sea tuyo controlando en tu presencia las etiquetas en los tubos.
Inmediatamente antes de la aplicación, se agrega un activador de plaquetas para activar la cascada de coagulación y expresar de manera óptima los factores de crecimiento necesarios para tu tratamiento.
¿Cuántas sesiones son?
El número de sesiones y el tiempo entre ellas depende del paciente y de su patología. En una cita previa te daremos el protocolo de aplicación necesario para obtener el mejor resultado posible.
¿Cuáles son los riesgos?
Es un procedimiento médico, es importante que sea aplicado por profesionales expertos para disminuir los riesgos y seguir las instrucciones de cuidado que te damos después de la aplicación.
TERAPIA DE MICROPUNCIÓN (NANOPORE - MICROAGUJAS – DERMAPEN)
Este procedimiento, también conocido como terapia de inducción de colágeno, implica el uso de agujas muy cortas y finas para crear cientos de pequeñas heridas invisibles en la capa superior de la piel. Es un tratamiento poco invasivo, no causa dolor y es increíblemente efectivo. Cuando estas heridas sanan se estimulan procesos naturales de curación del cuerpo, lo que resulta en el recambio celular y una mayor producción de colágeno y elastina, por lo tanto, revierte y previene los signos de envejecimiento.
¿En quién lo usamos?
En pacientes con arrugas, flacidez, estrías, daño por exposición a la luz solar (fotodaño), manchas, poros abiertos, cicatrices de acné y en pacientes que necesiten una regeneración de piel para mejorar la textura.
Recomendaciones para después del tratamiento
Después del tratamiento se puede observar rojez (eritema) en la piel, puntos rojos y descamación, en algunos casos la piel puede estar con costras superficiales que tardan de 8 a 10 días en pasar. Debes seguir las instrucciones de cuidados de sol con medios físicos y uso de protector solar, debes suspender despigmentantes y otros tratamientos por un tiempo, de acuerdo con las instrucciones que te demos.
¿Cuánto dura el procedimiento?
Aproximadamente 20 a 30 minutos.
¿Cuántas sesiones necesito?
Depende de la patología a tratar.
MICRODERMOABRACIÓN
Es un procedimiento realizado en el consultorio. El equipo de microdermoabrasión aplica una succión con puntas de diamante que por fricción remueve las capas superficiales de la piel. Esto mejora pigmentaciones o manchas, arrugas y cicatrices superficiales. Además, produce una regeneración celular, un aumento del colágeno y de la elasticidad.
¿Para qué la usamos?
Para manchas superficiales, arrugas finas, estrías, cicatrices superficiales de acné y poros dilatados entre otros.
¿Cómo la usamos?
Es un procedimiento realizado en el consultorio, no produce dolor y tarda 20 minutos aproximadamente. El número de sesiones es variable, depende del paciente y de la patología a tratar.
Recomendaciones para después del tratamiento
Después del procedimiento el paciente estará con una leve rojez (eritema) y en algunos casos una leve descamación propia del procedimiento, que mejorará en la primera semana postratamiento. Se debe evitar la exposición al sol, para esto recomendamos usar medios físicos como sombrero y protector solar. Igualmente se debe evitar fricción sobre las áreas tratadas y si se forma alguna costra, es conveniente esperar a que se desprenda espontáneamente.
MELASMA - MANCHAS EN LA CARA
Las manchas en la cara o melasma pueden ser generadas por diferentes causas, la más común es el melasma, cloasma o “máscara del embarazo”.
El melasma es un tipo de hiperpigmentación adquirida (mancha oscura), que afecta con mayor frecuencia a las mujeres que a los hombres y, aunque puede aparecer en todas las razas, las personas con tonos de piel más oscuros son más propensas a tenerlo. Aparece casi siempre en la cara, principalmente en la frente, dorso de la nariz, mejillas, labio superior y ramas mandibulares; es raro que afecte otros sitios como los brazos.
Hay tres tipos de melasma según la profundidad del pigmento:
– Epidérmico: el pigmento se localiza en la parte superior de la piel y se ve con un color café bien definido.
– Dérmico: se localiza en la parte profunda de la dermis y se ve con un color gris azuloso.
– Mixto: es una mezcla de los dos anteriores y se ve pardo grisáceo
La otra forma de clasificar el melasma es según su localización:
– Centrofacial: compromete la parte central de la cara.
– Mandibular.
– Malar: compromete las mejillas.
Esto es importante para la elección del tratamiento porque los melasmas dérmicos y mixtos son mucho más difíciles de mejorar.
¿Cuál es la causa del melasma?
Es causado por un aumento en la producción de melanina, el pigmento de la piel, en respuesta a cambios hormonales causados por los embarazos, los anticonceptivos orales o los reemplazos hormonales. Es asociado a una predisposición familiar que genera en la piel la producción de manchas con la exposición a los rayos solares.
¿Cómo tratamos el melasma en MIA Dermatología?
Debemos evaluar el paciente para establecer la profundidad de las lesiones en la piel, determinar la formulación adecuada y el tiempo de su uso. Enviamos manejos para aplicación en casa y en algunos casos medicamentos tomados.
Estos tratamientos se complementan con peelings seleccionados según el tipo de piel, microdermabrasiones, sesiones de microagujas o láser en casos seleccionados para potencializar el tratamiento.
Recomendaciones generales para las personas con melasma
El principal pilar de tratamiento es el cuidado del sol por medio de protectores solares adecuados para la piel del paciente. Es importante recordar que el factor de protección no es el principal indicador de efectividad, pues este número indica el tiempo de protección y un mayor factor no necesariamente es mejor.
El paciente con melasma debe usar el protector solar todas las mañanas, al medio día y a las 3 de la tarde; recuerda que en actividades cotidianas que se realizan incluso en días nublados, como caminar, tomar algo en un balcón, mirar por una ventana, se recibe la cantidad suficiente de radiación ultravioleta para desencadenar o empeorar un melasma, producir envejecimiento e incluso producir cáncer de piel.
Usar el protector solar no da protección total, se debe además evitar las exposiciones directas al sol.
Es importante evitar los productos automedicados porque algunos despigmentantes, como la hidroquinona, mejoran las lesiones inicialmente, pero si es usada a la concentración inadecuada o por un tiempo mayor al permitido puede empeorar la mancha o generar incluso que el pigmento se vuelva más profundo y oscuro, con un efecto llamado ocronosis que es casi imposible de mejorar; además algunos tratamientos contienen esteroides que pueden adelgazar la piel y producir la aparición de venas e infecciones si son usados de manera incorrecta.
LUNARES
El término médico para denominar los lunares es nevus (del latín naevus) y se refiere a una proliferación de células en la piel. Los nevus melanocíticos son los más comunes: son los lunares de color café localizados en cualquier parte del cuerpo, están compuestos de células melanocíticas que le dan su tono café característico. Se clasifican según su profundidad en:
– Intradérmicos: están en la dermis profunda y se ven abultados.
– De unión o superficiales: se ven planos y de color café.
– Compuestos: tienen células en los dos niveles anteriores y se ven de color café y con abultamiento.
Los nevus pueden estar presentes desde el nacimiento o aparecer en el transcurso de la vida, de hecho, lo normal es que un adulto tenga en promedio de 15 a 20 lunares. La mayoría son buenos y se debe tener en cuenta que pueden cambiar por factores como el roce, el trauma, embarazos, factores hormonales entre otros, y no necesariamente significa que sean malignos. Sin embargo, si observas cambios o nuevos lunares debes consultar al dermatólogo.
¿Cómo tratamos los lunares en MIA Dermatología?
Los evaluamos por medio de un examen físico y dermatoscopico realizado en el consultorio que nos ayuda a determinar si tienen riesgos de malignidad y dependiendo de la lesión los retiramos.
Los nevus de OTA los tratamos con un láser especial llamado Q-switch que permite por medio de un haz de luz eliminar el pigmento, se requieren varias sesiones, después de la sesión el paciente queda rojo, con edema (Hinchazón) y costras que desaparecen en promedio en 15 días, debe seguir los cuidados postratamiento que le ordenamos.
HIPERHIDROSIS - SUDORACIÓN EXCESIVA
La sudoración es un mecanismo de regulación de la temperatura corporal, pero su producción excesiva y abundante (Hiperhidrosis) en las palmas (manos), en las plantas (pies) o en las axilas es un problema que afecta al 3% de la población y que puede generar una alteración laboral o social.
¿Cuál es la causa de la hiperhidrosis?
Puede ser la manifestación de una enfermedad sistémica tiroidea, endocrinológica o neurológica, puede ser causada por algunos medicamentos o puede ser primaria y localizada; esta forma es desencadenada por estímulos nerviosos que con el ejercicio, ansiedad, nervios o tensión activan las glándulas sudoríparas.
La sudoración de los pies (plantas) se denomina bromhidrosis cuando se acompaña de mal olor; es un problema frecuente e incómodo causado por algunos microorganismos que están normalmente en la piel pero que se aprovechan del exceso de sudor y producen las sustancias que causan el mal olor.
¿Cómo tratamos la hiperhidrosis en MIA Dermatología?
Dependiendo de la intensidad enviamos tratamientos aplicados para usar en casa. En caso de no ser efectivos el siguiente paso es aplicar TOXINA BOTULÍNICA, en axilas manos o pies; este tratamiento se debe hacer en el consultorio. Previo a la aplicación de toxina realizamos la prueba de Minor, esta delimita el sitio de mayor compromiso. Luego de marcar el área afectada, por medio de pequeñas inyecciones bajo anestesia local se bloquean los estímulos nerviosos que generan la actividad de las glándulas sudoríparas.
El resultado se ve en 2 semanas y tiene una duración de aproximadamente 8 a 12 meses
¿Cómo lo hacemos?
En las axilas realizamos el procedimiento con un anestésico tópico que disminuye la molestia, en manos y pies lo hacemos con sedación en nuestro consultorio
¿Cuánto dura el efecto?
Aproximadamente 8 a 12 meses
¿Genera incapacidad?
Después del procedimiento no se debe hacer ejercicio, pero el paciente sale sin incapacidad (Ver foto).
ALOPECIA - CAÍDA DEL CABELLO
Técnicamente llamamos alopecia a la pérdida anormal de cabello en cualquier área pilosa: cuero cabelludo, cejas, pestañas, barba, axilas, etc. Se puede decir que este término es un sinónimo de calvicie; cabe anotar que no necesariamente una caída de pelo terminará en alopecia.
La alopecia puede ser clasificada en múltiples grupos según la causa y su presentación
ALOPECIA ANDROGENÉTICA
Es la forma más común y es responsable por el 90 % de los casos, afecta más a los hombres, aunque en las mujeres también se puede presentar.
Como su nombre lo indica, es causada por una forma de herencia que produce que las hormonas masculinas que se hallan presentes tanto en hombres como en mujeres (andrógenos) ejerzan una acción sobre el pelo, causando un adelgazamiento progresivo y en las formas más avanzadas su desaparición. Este tipo de alopecia se manifiesta con patrones de despoblamiento en los ángulos frontales y parietales con el despoblamiento en la línea de implantación anterior del pelo, conocidos comúnmente como “entradas”, y en la coronilla (Vértex) en los hombres; en cambio, en las mujeres la pérdida es difusa, respetando una línea de cabello frontal y con un despoblamiento en el centro de la cabeza.
EFLUVIUM TELÓGENO
Se caracteriza por una caída rápida y extensa de cabello por una alteración en el ciclo de crecimiento del pelo, que se evidencia con abundantes pelos en la almohada, en el piso, al peinarse o al lavarse el pelo. Este tipo de caída se debe a que el pelo pasa de su fase de crecimiento, que es conocida como anágena, a una fase de caída activa o telógena por un desencadenante como las deficiencias nutricionales por dietas o pérdidas de peso, los partos (Efluvium pos parto), las cirugías, un stress emocional intenso (pérdida de un ser querido por ejemplo), por algunos medicamentos, por problemas tiroideos, por déficit de algunas vitaminas, déficit de ferritina, por infecciones, sufrimiento físico (traumas o enfermedades graves) entre otras. Es llamativo por la rapidez del inicio: 2 a 4 meses después del desencadenante; afortunadamente es reversible, el folículo se recupera luego de solucionar la causa y en casi todos los casos el pelo vuelve a crecer normalmente en poco tiempo sin generar despoblamientos permanentes.
ALOPECIA AREATA
Esta es una enfermedad autoinmune: el cuerpo ataca por error el pelo y reconoce como extraños los folículos pilosos, generando parches o “monedas” sin pelo generalmente en el cuero cabelludo, pero puede también aparecer en las cejas, pestañas, barba o culaquier área pilosa, o en los casos más extremos caída total de pelo en el cuero cabelludo o en todo el cuerpo.
ALOPECIAS POR TRAUMA
Son generadas por peinados frecuentes con tracción extrema, por el uso de peines metálicos, secadores muy calientes o por el uso de elementos que generen lesiones fuertes en el cuero cabelludo que al dejar cicatrices causan pérdida del folículo. Otra posible causa es el arrancamiento del pelo en patologías psiquiátricas que generan que el paciente, sin darse cuenta, traccione y arranque el pelo. Esto es conocido como tricotilomanía y requiere un tratamiento temprano.
¿Cómo tratamos la alopecia en MIA Dermatología?
Pide una cita para evaluarte adecuadamente mediante un examen físico y un estudio con las herramientas adecuadas. Esto nos permitirá estudiar tu caso, establecer un diagnóstico correcto e instaurar un tratamiento oportuno, temprano y adecuado para conseguir resultados muy satisfactorios que detengan el cuadro lo más rápido posible. Usamos diferentes tratamientos dependiendo de tu diagnóstico: lociones, espumas, champús, suplementos nutricionales o tratamientos con infiltraciones (pequeñas inyecciones con distintos tratamientos) que nos permitan recuperar tu pelo.
PEELING QUÍMICO
Los peelings son procedimientos que consisten en aplicar líquidos especiales sobre la piel para hacer una eliminación de la capa externa, o exfoliación controlada, y una posterior regeneración epidérmica o dérmica. Esto se hace para reparar el daño de la piel por la exposición solar (fotodaño), disminuir las manchas, las cicatrices de acné, los poros abiertos y reducir el envejecimiento de la piel. De este modo logramos mejorar la calidad de la piel y la hacemos ver más bella y joven.
¿Qué tipos de peeling tenemos?
Contamos con una variedad de peelings que son usados de acuerdo con el diagnóstico y tipo de piel del paciente.
Los clasificamos según su efecto y según la profundidad en la que actúan en:
- Superficiales: actúan removiendo la capa más superficial de la epidermis (capa cornea)
- Medios o profundos
En nuestro consultorio usamos varios tipos de peelings, por ejemplo: mandélicos, ferúlicos, pirúvicos, glicólicos, Jessner, azeláicos, salicílicos, tricloroacéticos y mezclas.
¿En quién los usamos?
Escogemos el peeling de acuerdo con el tipo de piel y la patología del paciente. Los usamos para:
- Pacientes con arrugas o proceso de envejecimiento
- En melasma o manchas en la piel
- En acné activo o cicatrices de acné
- Envejecimiento causado por la luz solar
- Antes de eventos especiales para un efecto luminoso
- Para ojeras
- Para poros abiertos
Recomendaciones para antes del tratamiento
Si tienes antecedentes de Herpes labial (fuegos), debes hacérnoslo saber para hacer la prevención adecuada. Antes del procedimiento realizamos una historia detallada de tus antecedentes médicos y un examen físico para escoger el mejor peeling para tu tipo de piel y necesidad.
Recomendaciones para después del tratamiento
Después del tratamiento se puede observar rojez (eritema) en la piel. Dependiendo de la sustancia utilizada puede haber poca, mucha o ninguna descamación. Debes seguir las instrucciones de cuidados de sol con medios físicos y uso de protector solar, debes suspender despigmentantes y otros tratamientos por un tiempo, de acuerdo con las instrucciones que te demos.
¿Cuánto dura el procedimiento?
Aproximadamente 20 minutos.
¿Cuántas sesiones necesito?
Depende de la patología a tratar.
LÁSER PDL
Es un láser exclusivo usado para las rojeces de la cara generadas por la dilatación de los vasos sanguíneos; para los hemangiomas, la rosácea, venitas en la cara o piernas y las malformaciones vasculares.
LÁSER QSWITCH (RUBI Y YAG)
Es un láser especializado en la remoción de tatuajes, nevus de Ota de Ito y algunas formas de manchas de la piel como las “Pequitas” de dorso de manos”
CRIOTERAPIA
Consiste en el tratamiento de algunas enfermedades de la piel como las verrugas, queratosis actinicas, etc. Se realiza por medio de la aplicación en el consultorio de nitrógeno líquido a -196 grados, que permite la destrucción de células infecciosas o premalignas entre otras, se forma una ampolla que tarda aproximadamente 15 días en desaparecer, durante el mes posterior al tratamiento debe evitar piscinas, saunas y exposiciones al sol y debe seguir las recomendaciones que le damos pos procedimiento
CORRECCIÓN DE CICATRICES DE ACNÉ
Dependiendo de las cicatrices realizamos de peeling, subsiciones o láser.